名門私立中学に入学した子役女優の芦田愛菜(12)がVTR出演したテレビ番組で、将来の夢は「病理医」になりたいと答え、番組出演者を驚かせた。あまり聞き慣れない「病理医」だが、いったいどんな仕事の内容なのか。医学部志望生向けのアエラムック『AERA Premium 医者・医学部がわかる』で「診療科別仕事図鑑」として、現役の医師に「病理医」の仕事について聞いた。
* * *
「検査の結果、悪性でした」
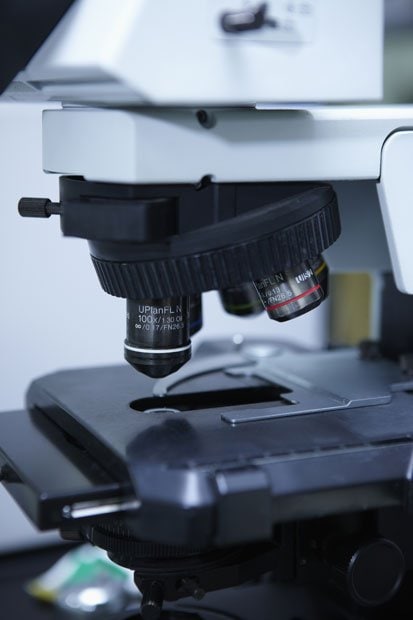
がんの告知シーンでは、主治医から患者に確定診断結果が伝えられる。このときの診断は、主治医である腫瘍科の医師が行ったものと思うだろうが、実際は違う。順天堂大学練馬病院病理診断科准教授の小倉加奈子医師は、「実は、診断を行っているのは私たちです」と言う。人体から採取された組織を顕微鏡で直接観察し、最終診断を下す病理医たち。欧米では“ドクターズ・ドクター”とも呼ばれ、医師が頼る究極の医師として広く認識されている。
「診断を誤れば治療も間違えてしまう。責任は重いです」
患者に直接は会わないが、カルテを見て涙することも。知られざるもう一人の主治医、それが病理医だ。診断は臓器・組織の病変部位や形状を肉眼で直接観察し、顕微鏡で細胞の形態を見比べ主観的に判断する。上空を旋回し急降下して獲物を捕らえる鷹のごとく、まず低倍率で全体を眺め、疑わしい場所は高倍率で拡大し、追っていく。「顕微鏡をのぞくときは、常にプレパラートを動かしています。動体視力がものを言う、とよくうちの教授が話しています」
■病理医の診断なしに治療は始まらない
業務は腫瘍の診断が最も多い。良性・悪性、がんの進行に加え、今は特定の治療薬が患者に効くかどうかも病理検査で診断可能になった。がん治療における病理医の役割は大きくなるばかりだ。
「1人の患者さんに、都合3回かかわる機会があります」
まずは治療開始前。しこりが発見されると、その一部を採取して病理検査が行われる。病理医が診断してはじめて方針が決まり、治療がスタートするのだ。続いて手術中。新たな腫瘍の発見など組織の確認を行う必要があれば、またもや病理医の出番。検査の結果で続く手術の方向性が決まる。
 山口茜
山口茜