iPS細胞の作製に成功してから早14年。現在は皮膚や骨、神経、目の角膜などさまざまな組織の細胞での研究が進められている。研究はどこまで進んでいるのか。わたしたちが享受できる日はいつなのか。週刊朝日ムック『新「名医」の最新治療2020』では、最前線で活動する2人の医師に話を聞いた。
* * *
2006年に京都大学の山中伸弥医師らが世界で初めて作製に成功した、iPS細胞。山中医師が12年にノーベル医学・生理学賞を受賞し、その名は世界中に知られることになった。
iPS細胞とは何か。「人工的につくられた多能性の幹細胞」と聞いても、ピンとくる人は少ないのかもしれない。京都大学iPS細胞研究所教授の妻木範行医師は「受精卵のようなものといえばわかりやすいでしょうか。受精を経て将来胎児になる胚盤胞という段階に相当する細胞です」と話す。
胚盤胞はやがて胎児になり、耳や口などの各器官をつくって成長していく。iPS細胞とはそれと同様に、さまざまな生体組織に成長できる万能な細胞だ。これこそがiPS細胞の大きな特徴で、各細胞へと変化させることを「分化」という。iPS細胞を使った再生医療では、この「分化」を誘導するのが基本になる。
「研究により、受精卵から各組織になる仕組みや過程がだいぶわかってきています。皮膚や血液などの体細胞を使ってiPS細胞をつくり、その過程を追うようにiPS細胞を分化していきます。過程で働く因子を使うのです」(妻木医師)
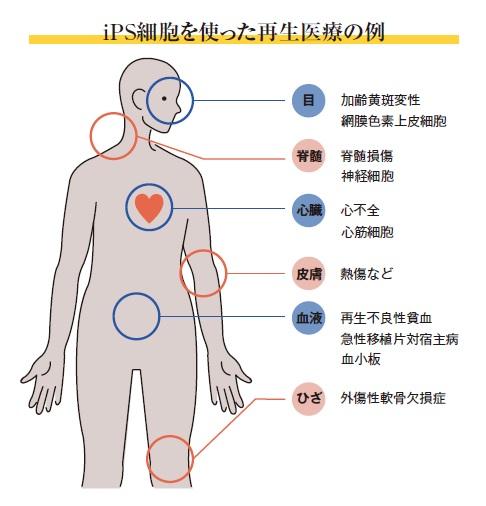
現在、皮膚や骨、神経、心筋、目の角膜などさまざまな組織の細胞に分化し、再生医療に利用する研究が各地で進められている。理論上、あらゆる組織や臓器を再生できる可能性があるのだ。またiPS細胞は、人工的に体外でつくることでいくらでも増やせる点も特徴だ。
京都大学iPS細胞研究所は、iPS細胞バンクとも呼べる「再生医療用iPS細胞ストックプロジェクト」に力を入れている。ボランティアの血液からつくったiPS細胞を保管しておき、さまざまな臨床研究に未分化のiPS細胞を提供するものだ。
現在、脊髄損傷などの再生医療研究を進めている慶応義塾大学教授の岡野栄之医師も、このプロジェクトを経たものを活用している。「この事業がなければ、私たちの臨床研究はありえませんでした」と話す。
なお、岡野医師が進めているのは神経の研究で、損傷が修復していく過程では「可塑性」がキーワードになる。これはいわば、脳が学習する仕組みのことだ。
「例えばリハビリテーションによって筋力が回復していく様子を思い浮かべてみてください。神経には、神経細胞と神経細胞をつなぐシナプスという構造があり、その機能が増強することで記憶学習が成立します。単に細胞移植をして再生させるというよりも、移植によって可塑性を誘導していくことが大事なのです」(岡野医師)
iPS細胞はこうしてさまざまな医療を支えている。
■ALSなど難病の治療薬の研究も
またiPS細胞は、難病の治療薬を探す研究でも期待されている。17年にはFOP(進行性骨化性線維異形成症)の候補薬の治験が始まり、現在は岡野医師がALS(筋萎縮性側索硬化症)の候補薬の研究も進めている。ALSは、神経からの伝達を筋肉に伝える運動神経細胞(運動ニューロン)が死滅してしまう病気だ。
「最適な候補薬として同定したのはロピニロール塩酸塩といい、脊髄まで到達し、神経が広範囲に変性している状態の改善が期待できる飲み薬です。完全に治せるわけではないのですが、悪化速度を遅くできます。パーキンソン病の治療薬として1996年から世界中で広く使用されてきました。ALSはこれまで適切な病態モデルがなく研究がむずかしかったのですが、iPS細胞を使って症状を見事に再現できる手法を開発できたのです。再現できれば、何らかの病気をおこす遺伝子の異常を見つけやすくなります」(同)
18年12月から20人に実施されているこの治験は、世界初のALSの患者に対するiPS細胞創薬の成功事例になる可能性を秘め、今後患者への適用が期待されている。さらに岡野医師らは、難度が高いアルツハイマー病を標的にした研究も進めている。
(文・小久保よしの)
≪取材協力≫
京都大学iPS細胞研究所 臨床応用研究部門 妻木範行医師
慶応義塾大学 医学部生理学教室 岡野栄之医師
※週刊朝日ムック『新「名医」の最新治療2020』より








































