
週刊朝日ムック『手術数でわかるいい病院2021』では、全国の病院に対して独自に調査をおこない、病院から得た回答結果をもとに、手術数の多い病院をランキングにして掲載している。また、実際の患者を想定し、その患者がたどる治療選択について、専門の医師に取材してどのような基準で判断をしていくのか解説記事を掲載している。ここでは、「脳腫瘍手術」の解説を紹介する。
* * *
脳に発生する腫瘍の総称が脳腫瘍である。脳はからだの中枢として働く臓器であり、腫瘍の発生により、視野や聴覚など、発生した部位の脳がコントロールしているさまざまな機能が障害を受けることになる。
脳腫瘍にはいくつかの種類があり、同じ種類でも発生した部位によって治療法が異なる場合がある。種類別では神経膠腫と髄膜腫がそれぞれ約4分の1ずつで最も多く、次いで下垂体腺腫、神経鞘腫(ほとんどが聴神経鞘腫)の順に多い。
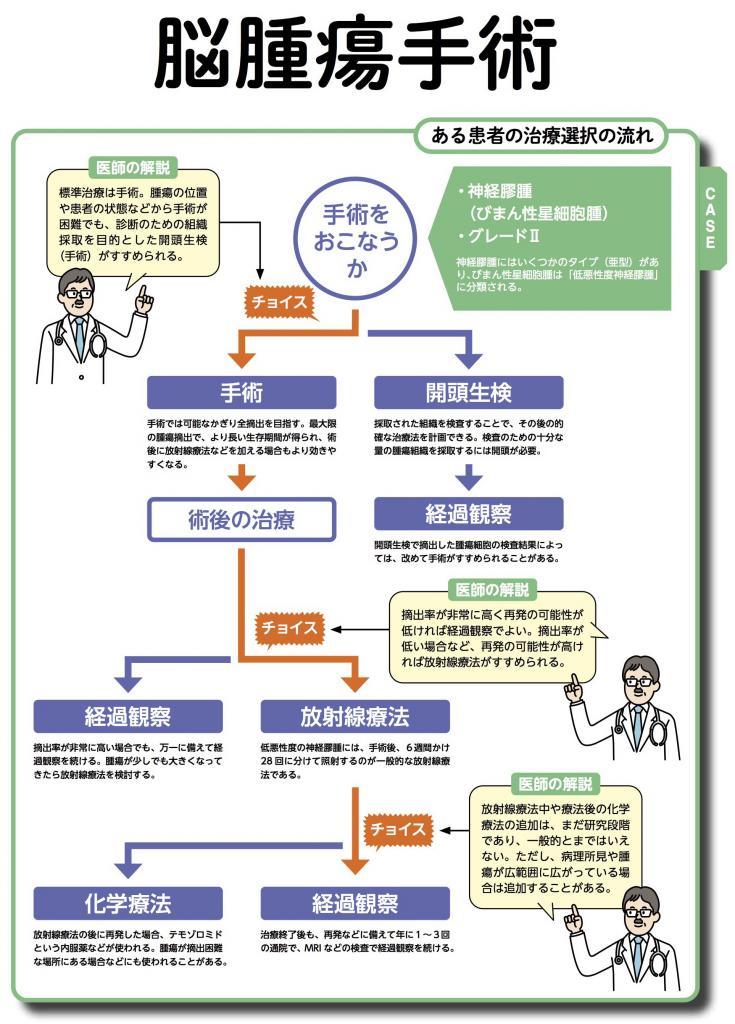
このうち神経膠腫はグリオーマとも呼ばれ、代表的な悪性脳腫瘍である。残りの3種類は良性腫瘍であり、いずれも手術による腫瘍の摘出が治療の第一選択である。
ただし、悪性と良性では手術の目標が異なる。悪性なら生命予後をよくするために腫瘍を可能な限り摘出することを目指すのに対して、良性の場合はできるだけ摘出して、視野障害などの症状の緩和を目指す。
神経膠腫の手術では、正常な脳の中でも、特に機能をもたない領域をねらって切り込んで、腫瘍を最大限に取り切るような手術となる。
このため、治療効果と安全性を両立させた精度の高い手術が求められることから、覚醒下手術の導入のほか、術中MRI、脳波・筋電位モニタリング、手術ナビゲーションなどの機器の開発・導入も盛んである。
多くが悪性である神経膠腫はさらに、腫瘍の発育速度や悪性度によってグレードIからIVに分けることができる。グレードIは主に子どもに発生し、治りやすい。IIは低悪性度神経膠腫。そしてIII(退形成性)とIV(膠芽腫)が高悪性度神経膠腫であり、IVは腫瘍増殖が盛んである。
どのグレードの神経膠腫でも治療の第一選択は手術であることに違いはない。その後、グレードによって使い方が異なるが、放射線療法や化学療法を加える場合がある。
代表的な悪性の脳腫瘍である神経膠腫の治療は、開頭して腫瘍を摘出することが基本となる。ただし、脳には患者のQOL(生活の質)や生命に関わる神経や血管が集中しているうえ、神経膠腫は腫瘍が脳に「染み込む」ように広がっている。腫瘍のある場所によっては、神経などを守るために腫瘍を完全には取りきれないケースがある。筑波大学病院の石川栄一医師は言う。
「腫瘍の場所により、9割以上取れそうなら可及的摘出、すなわちできるだけ腫瘍を取りきる手術。9割も取れそうにないなら、からだへの負担が少ない手術もありえます。可及的摘出が難しい場所にあったとしても、可能なかぎり、少なくとも正確な診断のための生検(組織診)手術だけは受けてください」
神経膠腫のなかでも低悪性度の腫瘍なら、手術で完全に取りきれたことがMRIなどの画像検査で確認できれば、後は経過観察になるのが一般的である。
「ただ、取れたのが9割以下なら放射線療法を加えることを強くおすすめします」(石川医師)
一方、脳の重要な部分が集中する脳幹などにできた神経膠腫は、生検の手術もリスクになる。この場合、手術をせずに初めから放射線療法を実施する。くわえて、石川医師は積極的な治療選択をすすめる。
「いったん消極的な治療を始めると、治療が後手、後手になりがちです。前向きに取り組んだ患者さんの中によくなる患者さんがいるのです」
■良性で無症状なら経過観察、摘出は経鼻内視鏡が多い
一方、脳腫瘍の中でも良性腫瘍の下垂体腺腫、神経鞘腫、髄膜腫の治療は、無症状のうちに脳ドックなどで見つかった場合、まず経過観察となる。
その後、腫瘍の変化に応じて治療に進むが、治療は腫瘍の摘出手術が中心である。下垂体腺腫では、鼻から内視鏡を挿入する経鼻内視鏡手術が多いが、一部、開頭手術もある。どの腫瘍も、腫瘍の増大を抑制できるガンマナイフ(放射線治療)が保険適用であり、症例によっては術後にガンマナイフを加える。
患者の主な治療選択のポイントは、治療に移る時期や手術方法、ガンマナイフの適応などだ。
富永病院の北野昌彦医師は、下垂体腺腫を例にこう話す。
「ホルモンの中枢である下垂体の働きが腫瘍によって障害を受け、全身倦怠や肥満傾向がみられるようになったり、視神経が圧迫されて視野障害が起こったりします。無症状でも、定期的な検査でこれらの発症が予測されたら手術をおすすめします」
下垂体腺腫の中でも、プロラクチン産生下垂体腺腫なら内服薬での治療が可能である。このタイプは女性に多くみられ、乳汁分泌ホルモンの分泌過剰から無月経を引き起こす。
「薬を長く使い続けることになるため若い人の中には、完治を期待して手術を選択される方がおられます」(北野医師)
また、下垂体腺腫での手術の「目標」について北野医師は次のように話す。
「腫瘍の位置によって、経鼻内視鏡手術では取りづらい場合もあります。しかし、良性腫瘍ですから、安全な範囲で症状を抑えられるように取れるだけ取るのを目標とします」
■自分の腫瘍の手術数が多い病院から選ぶ
脳腫瘍での病院選びについて北野医師は次のように話す。
「良性腫瘍なら多くの場合、治療を急ぐ必要はありません。自分の腫瘍の治療数が多い病院でのセカンドオピニオンを含め、納得できる治療が得られそうな病院を選んでください」
石川医師の神経膠腫での病院選びのポイントはこうだ。
「神経膠腫では、手術後も月に1回程度通院することになります。手術もその後の通院治療も同じ医師、同じ病院でおこなったほうが、治療が進みやすいでしょう」
ランキングの一部は特設サイトで無料公開しているので参考にしてほしい。「手術数でわかるいい病院」https://dot.asahi.com/goodhospital/
【医師との会話に役立つキーワード】
《可及的摘出術》
腫瘍をできるかぎり摘出する手術のこと。神経膠腫の手術でよく使われる。腫瘍をすべて摘出すると脳機能に障害が出る恐れがある場合、術中MRIなどで腫瘍や神経、血管などの位置を正確にとらえたうえで、脳機能は守りつつ、腫瘍を最大限に摘出する。
《ホルモン検査》
下垂体腺腫の治療では、手術前の難病指定の申請にホルモン検査が必要。また、手術前後のホルモンの分泌量の変化が術後のホルモン療法の必要性を判断する重要な指標となる。ホルモンの検査を受けていないなら、検査の実施を医師に尋ねる。
【取材した医師】
筑波大学病院 脳神経外科診療科長 石川栄一医師
富永病院 副院長 脳神経外科主任部長 北野昌彦医師
(文/近藤昭彦)
※週刊朝日ムック『手術数でわかるいい病院2021』より









































