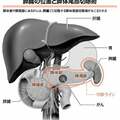
現在、透析患者は約33万人。うち97%は血液透析で、腹膜透析は3%以下、腎移植はドナーが不足していることもあり年間1700件程度だ(17年)。これは国際的にみてもアンバランスだと伊藤医師は言う。
「日本の血液透析の水準は非常に高く、施設も多い。しかし透析患者の高齢化が進み、導入のもっとも多い年齢層は男性で75~80歳、女性は80~85歳です。このような年齢の人たちが透析センターに頻繁に通うことがよいことなのか、考える時期にきているのです」
■在宅透析の可能性 今後の展開
一方の腹膜透析は、自宅で透析液の交換ができるうえ、腹腔内に透析液が入った状態でも普通に活動できる。残された腎臓機能を活用でき、からだへの負担も小さい。なのになぜ患者数が少ないのか、群馬大学病院の小松康宏医師はこう説明する。
「腹膜透析を実施している病院が少ないことが原因の一つです。腹膜透析をしたいと思っても、 『長く通っている病院から移りたくない』と血液透析を選ぶ患者さんもいます。高齢者には自宅で透析液のバッグを交換したり機械を操作したりすることが負担かもしれません」
また、医師や看護師による正しい指導がなければバッグを着脱するときに病原菌が入り、腹膜炎を起こす可能性もある。
「19年に最新の『腹膜透析ガイドライン』が出ました。これにのっとった正しい指導をすることが医療機関に最低限求められていると思います」(小松医師)
腹膜透析をサポートするために、在宅医療や訪問看護ステーションのネットワークの構築が急務だと伊藤医師は強調する。
「とくに後期高齢者にとっては、在宅で腹膜透析を受ける必要性がさらに高まるでしょう。世界的にもその傾向があります」
■ランキングの読み方と病院選び
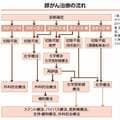
「腎不全の『いい病院』の大前提は、三つの腎代替療法について十分な説明がされていること」というのが、今回取材した2人の医師共通の意見だ。
週刊朝日ムック『手術数でわかるいい病院2020』では、日本透析医学会の認定施設・教育関連施設、または厚労省に「人工腎臓導入期加算2」を申請している医療機関にアンケートを送付した。この加算は、治療の最初に三つの腎代替療法を十分説明し、腹膜透析患者の管理や、腎移植に向けた手続きをしているなどの要件を満たした病院であることを示している。その前提でデータを見た場合、ほかには何に注目すべきか。