コロナ禍の時代を生きる今、
私たちの健康と医療のあり方が改めて問われています。
自分の健康や病気のことは、常日頃自分自身も
関心をもってケアしていくことが大切。
どのように実践していけばいいのか、有識者に話を聞きました。
〈PR〉
文/別所 文 写真/平野晋子 デザイン/アートボード イラスト/西出明弘 企画/AERA dot. AD セクション 制作/朝日新聞出版 カスタム出版部



ウイルスと共存する社会 医師と患者のあるべき関係とは
コロナ禍によって、全国民が体験したことのない困難に直面した。患者側の受診控えを含め、医療現場はどんな状態だったのだろうか。感染リスクを避けるためにオンライン診療もすすめられるなか、いかに自身の健康を管理していくか、セルフケアの重要性が高まっている。今後、患者と医師の関係はどのように変化していくだろうか。順天堂大学名誉教授の富野康日己医師に話を聞いた。
──新型コロナウイルスの感染拡大以降、臨床の場ではどのようなことが起きましたか。
「この患者さんは感染しているかもしれない」という前提で、すべての診療が進められていました。一つの小さな油断が感染者を増やしてしまうかもしれない──。その緊張感が、常にありました。私は腎臓内科が専門ですが、腎臓病のような慢性疾患の場合、通院しにくくなったり、透析治療を受けにくくなることで、患者さんが深刻な状態に陥らないよう、対策をしっかりとりました。
それでもやはり、病院に来ることをためらう患者さんも多く、受診者数は減っています。全国の病院を対象にした調査※では、4月と5月は前年比で、初診の患者数が5割近く減ったという報告もあります。6月になって少しずつ増えてきたという状況です。
クリニック規模の病院は、地域医療を支える主役ですから、たとえば一つの病院でクラスターが起きても支障が出ないように、地域の医療機関でできる限りの連携をおこなって、バックアップしあっていました。
-

-
順天堂大学
とみの やすひこ
富野康日己名誉教授
1949年生まれ。74年順天堂大学医学部卒業。同大腎臓内科教授、同大附属順天堂医院副院長、医学部長などを経て2015年より同大名誉教授。現在、医療法人社団松和会理事長。日本腎臓学会認定腎臓専門医。日本腎臓学会・日本内科学会・日本成人病(生活習慣病)学会名誉会員。
──大学病院ではどうだったのでしょうか。
大きな病院ほど、たいへんだったと思います。特に感染の疑いのある人、感染した人を受け入れた病院ほど、さまざまな面で疲弊しました。
日本は感染症の流行が起きた際にどのような対策をとるのか、しっかりシステム化されていませんでした。2002年のSARSや12年のMERSの流行時には、国内での感染は起こらなかった、そのため体制づくりが脆弱だったのです。今回のことは次に何か感染症が流行したときに、必ず役立てられるようにしなければいけません。
──医療の研究機関や教育機関が疲弊したことで、今後の医療に影響は出るとお考えですか。
医学教育の分野では、いずれ影響が出るかもしれません。大学生や研修医が臨床実習や診療をおこなう機会が減ったからです。研究の分野では、人員を減らしてでも研究を進めることができたと思いますので、それほど影響はないかもしれません。
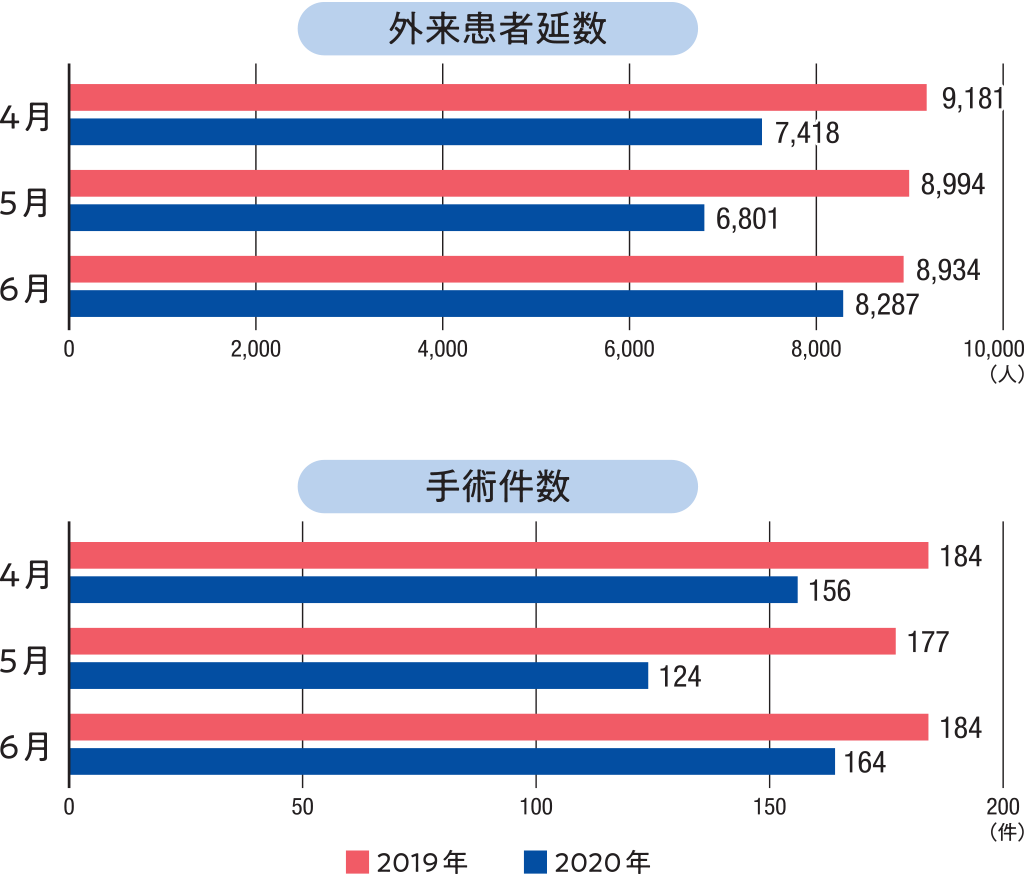
※一般社団法人日本病院会、公益社団法人全日本病院協会、一般社団法人日本医療法人協会による合同アンケート調査「新型コロナウイルス感染拡大による病院経営状況の調査」(2020年度第1四半期-結果報告-)より、発表されたデータを元にグラフ作成。3団体に加盟する全病院4,496病院を対象に調査。有効回答数1,459病院。
ウイルスと共存する社会がやってくる
──健診を受ける人も減ったと聞きます。やはり影響は出るでしょうか。
健診と内視鏡を使った検査、緊急性の低い手術は件数が減りました※。健診が減ったことで、たとえば今年春の健診がなくなって1年空いてしまったために、次の健診で数値が悪くなっていたり、なんらかの病気が起きていたり、といったことも考えられます。
最近は徐々に健診を受けられるようになっていますから、昨年、数値に異常があって心配な場合は、来春まで待たずに、数値の悪かった領域の検査だけでも受けるほうがいいでしょう。
──新型コロナウイルス感染症は終息していくのでしょうか。
私はウイルスと共存していくしかないのではないかと思います。ウイルスの変異は頻回で、すでに、ヨーロッパ型のウイルスと日本型のウイルスは遺伝子配列が異なると考えられています。変異が続く限り、ウイルス自体がなくなるということはないでしょう。また、違った遺伝子型のウイルスが日本に入ってくることで、新たな感染が起こる可能性も考えられます。
今、抗ウイルス薬とワクチンの開発が急ピッチで進められています。人工抗体の研究も進められていますから、共存していくためのなんらかの対策は必ず開発されるでしょう。
セルフケアを実践しオンラインも活用
──今後、患者と医師の関係はどのようになっていくと思われますか。
患者さんは、通院に公共交通機関を使ったり、混みあった病院の待合室で待ったりするのは、できるだけ避けたいと思われるようで、それが3~5月の受診を控える行動にあらわれたと思います。そのこともあって、厚生労働省ではオンライン診療をさらにすすめる方針をとっています。
それに加えて、先にお話しした研修医などの診療の機会が一時的にでも減ったことや、最近の、それほど対面診察を重要視しない傾向から、これからは対面での診察・治療が減少していくかもしれません。
ただ、私はやはり患者さんの顔をじかに見て、話をし、血圧や脈をとる、という診察のほうがいいと思っています。対面なら、話し方や表情、しぐさなどで、言葉以上のことが伝わってきますから。また、カウンセラーとまではいきませんが、生活の様子や悩みなどの話を聞くことで、少しは症状の軽減にプラスになればいいとも思います。
医療の根本は、やはり人と人のつながりではないでしょうか。オンライン診療は便利な点もありますので、うまく利用して、基本は対面での診療を大切にしていけたらいいと考えます。
──私たち生活者はどのように医療サービスを受ければいいでしょうか。
オンライン診療を活用するには、自己管理(セルフケア)が重要です。オンラインで「これまでと変わりありません。薬だけお願いします」と言うためには、本当に変わりがないのか、確信をもたなければいけません。身体は何か異常があれば、サインを出しています。サインを感じとれるように、普段から自分の体調を把握しておきましょう。
それから、感染しないためには、「新しい生活様式」とともに適度な運動、栄養バランスの良い食事、規則正しい生活、暴飲暴食を避ける、睡眠や休養をしっかりとる、ストレスをためない、などの基本的な生活習慣を保つことです。また、体重計や血圧計を用いて、毎日、身体の状態をデータ化することも、客観的にとらえる目安になります。
私たち医師は、患者さんの健康をサポートすることしかできません。たとえば、医師は1カ月に1回、通院時に診察するだけで、残りの29日は患者さんご本人が管理するしかないのです。そのことを念頭に置いて、賢い患者さんになっていただきたいと思います。